microbiology round
皆様、ゴールデンウィークはいかがお過ごしでしょうか。
2024年4月25日のMicrobiology RoundではStreptococcus pyogenes (GAS)について取り上げました。
ポイントは下記2点です。
・GASによる単一菌感染症の場合には、(壊死性皮膚軟部組織感染症などの重症疾患であっても)ペニシリンGが第一選択となる。
・日本においても、GASによる劇症型連鎖球菌感染症や咽頭炎が増加傾向である。
【語源】
・Strepto: Pliant; 連鎖、coccus: 球菌、Pyo: pus; 膿、genes: Produce; 産生する
・Streptococciは、1874年にBillrothによって丹毒と創傷感染症例から、1879年にはPasteurによって産褥敗血症患者の血液から証明された。Fehleisenは1883年、丹毒の病変から純粋培養で連鎖を形成する菌を分離し、これらの菌がヒトに典型的な丹毒を誘発することを証明した。Rosenbachは1884年、これらの菌にStreptococcus pyogenesという呼称を適用した(1)。
【微生物学的特徴】
・Lancefield抗原で血清型Aが陽性であり、group A Streptococcus (GAS)と呼ばれる。
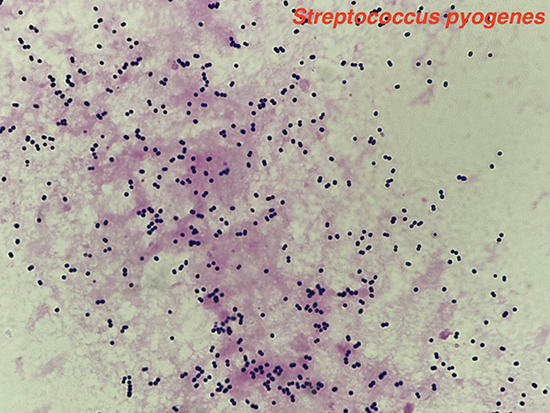
・グラム陽性球菌、短鎖~中程度の長さの連鎖状の配列。血液培養で発育したものは、長めの連鎖を形成し、ヒアルロン酸のカプセルを産生することが多い(1)。ヒアルロン酸のカプセルにより、好中球やマクロファージからの貪食を受けにくくなる(2,3)。
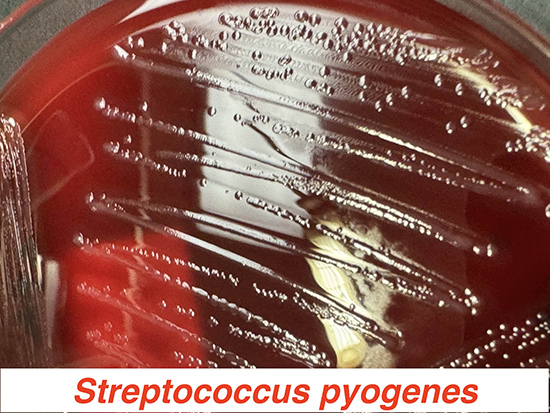
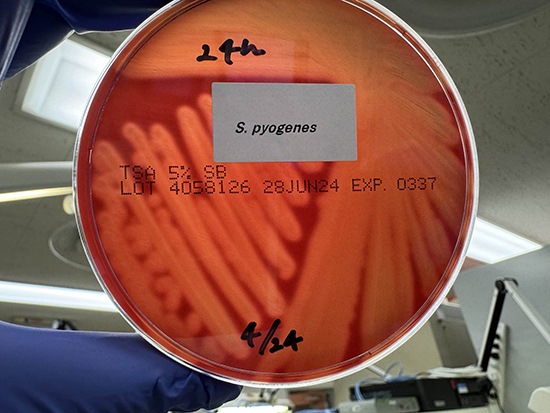
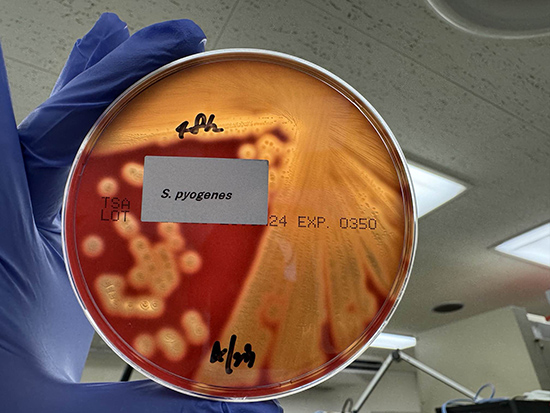
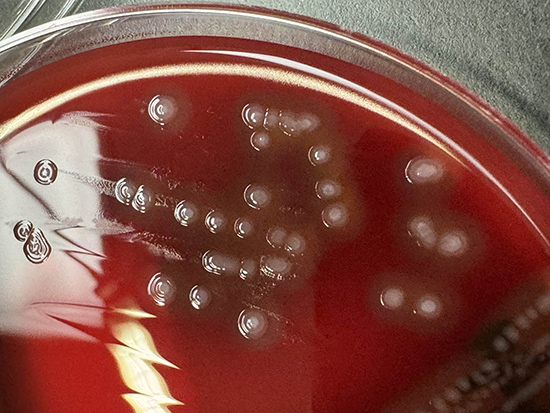
・血液寒天培地で直径1~2mmの白色~灰白色で正円形または卵円形のコロニーを形成し、その周囲にβ溶血を呈する。
・カタラーゼ試験陰性、pyrrolidonyl aminopeptidase(PYR)陽性、バシトラシン感性。
・GASの主要な体細胞病原因子はM蛋白で、細胞表面での代替補体経路(alternative complement pathway)を阻害し、抗貪食作用を発揮する(4,5)。M蛋白を多く含む株は、好中球による貪食に抵抗性があり、ヒトの新鮮血液中で急速に増殖し、病気を引き起こすことができる(M蛋白を発現しない株は病原性がない(6)。GASはM蛋白をコードするemm遺伝子の塩基の違いによって遺伝子型に分けられ、150以上の血清型と220以上の遺伝子型が認められている(7)。
・細胞外病原因子としては、streptolysin O (SLO; 好中球の脱顆粒亢進、血小板の活性化と接着の亢進、内皮細胞による脂質メディエーターの合成誘導、心筋細胞の自発的な非規律性の増強性収縮などを引き起こす(8,9)、streptolysin S (SLS; SLOと同様に好中球や血小板等の膜を損傷する可能性がある(10,11), nicotine adenine dinucleotidase (NADase; SLOと結合して双方の毒素を安定させる(12)、streptokinase (プラスミノーゲンからプラスミンへの変換を触媒することにより、血栓の溶解を促進する), スーパー抗原(後述)として作用するpyrogenic exotoxinのstreptococcal pyrogenic exotoxin A (SpeA; SLOの作用が増強する(13))やstreptococcal pyrogenic exotoxin B (SpeB; C5aと好中球の結合部位や、GASに結合したIgGの切断(14))などがある。
【疫学】
・GAS咽頭炎は小児期に最もよく見られる細菌感染症のひとつである。世界中で年間6億例以上発生していると推定される(15)。通常、患者との接触を介して伝播するため、ヒトとヒトとの接触の機会が増加するときに起こりやすく、家庭、学校などの集団での感染も多い。本邦での発生報告数は例年学校、幼稚園等の春期休暇の終了後に増加し、第22週か第23週に春期~夏期期間中の流行のピークを迎える場合が多い(16)。無症候性保菌者は小児で15~20%程度、成人ではそれよりもかなり低いと推定されている。2022年12月に少なくとも欧州の5つの国より、侵襲性A群溶血性連鎖球菌感染症、および猩紅熱の患者数増加がWHOに報告された(17)。
日本において、GASによる劇症型連鎖球菌感染症(streptococcal toxic shock syndrome: STSS)の症例およびGAS咽頭炎症例が増加傾向である。2023年夏以降に日本国内で初めて、2010年代に英国で流行した病原性および伝播性が高いとされるS. pyogenes M1UK lineage(UK系統株)の集積が確認された(18)。現時点ではGASによる咽頭炎、STSSの報告数増加とUK系統株との相互関連は不明である。
千葉県におけるSTSSの2024年度累積届け出数(第3週時点)は、2014年以降の同時期と比べ最多であった。近年、STSS全体のうちG群の占める割合が上昇傾向だが、2022年と比較すると2023年はA群が占める割合が増加した(19)。
【臨床的特徴】(1)
■咽頭炎 Strep Throat
・口腔咽頭へのGAS感染。小児の急性咽頭炎の起因菌の15~30%、成人の5~15%を占める(20–22)。学童期の小児、それらと接触する成人がリスク。主に5~15歳の小児で発症し、ピークは就学前の数年間で、性差はない。
・潜伏期間は2~5日間。突然発症の咽頭痛、嚥下痛、発熱(38.3℃以上)。咽頭と口蓋扁桃の発赤、口蓋扁桃の腫大と白色の滲出物、口蓋の点状出血、前頸部(下顎角)の有痛性リンパ節腫脹。咳嗽、鼻汁、嗄声、結膜炎は認めない。
・抗菌薬治療はアモキシシリン500m 1日2回内服を10日間。ペニシリンアレルギーではセファレキシン、セフロキシム、クリンダマイシンなど(23)。化膿性合併症(扁桃周囲膿瘍や副鼻腔炎、中耳炎など)がなければ、抗菌薬なしでも3~5日以内に解熱し1週間以内に症状はほぼ消失するが、症状出現期間の短縮(24–26)、家族やクラスメートなどへの感染防止、リウマチ熱(27)や扁桃周囲膿瘍などの予防目的に抗菌薬が使用される。
■猩紅熱 Scarlet Fever
・GASの菌体外毒素のうち、発赤毒(erythrogenic toxin)を持つ株の感染により生じる。多くは咽頭炎に関連するが、創部感染や産褥感染などの別部位の感染症に続発することもある。咽頭痛とほぼ同時期~発症2日目に点状から粟粒大の小丘疹が胸部上部に出現し、体幹、頸部や四肢へ拡大する。通常は手掌や足底、顔面には皮疹は及ばない。皮疹は、ピンクあるいは赤い色調であり、圧迫すると消退し、紙やすり様のざらざらした触感がある。全身に広がった後、5~6日で消退し始め、1週間目頃から体幹・四肢は色素沈着と粃糠様落屑、掌蹠は膜様鱗屑になり、数週間残存する。舌は最初に赤色乳頭を伴う黄白色の被膜が舌を覆い(white strawberry tongue)、被膜が消失して牛肉のような赤色(red strawberry tongue: 苺舌)となる。
■伝染性膿痂疹(とびひ)Impetigo contagiosa
・膿痂疹(Impetigo)は、主にGASや黄色ブドウ球菌(Staphylococcus aureus)による表皮の感染症である。C群やG群などの他の血清群のStreptococcus属が起因菌のこともある。水疱性(bullous impetigo)と非水疱性(non-bullous impetigo)の膿痂疹があり、水疱性は毒素を産生するS. aureusが起因菌である。非水疱性の膿痂疹は伝染性膿痂疹(Impetigo contagiosa)とも呼ばれ、GASとS. aureusの双方が起因菌になるが、S. aureusの方が頻度は高い。接触感染し、皮膚への生着から発症までは約10日間で、皮膚病変の発生機序は未解明であるが、擦過傷、軽微な外傷、虫刺されなどによる表在菌の皮内接種が原因である可能性が高い。好発年齢は2~5歳で、熱帯~亜熱帯地方、北半球では夏季に多い。治療はGASとS. aureusの両方を対象とする。
■丹毒Erysipelas
・真皮に限局した皮膚軟部組織感染症で、リンパ管侵襲を伴うことが多い。突然発症の顔面、あるいは四肢に限局した、燃えるような赤い皮膚病変を特徴とする。辺縁の境界が明瞭で、急速に進行し、強い痛みを伴う。幼児と高齢者が多い。起因菌はGASが殆どだが、稀にB群溶連菌(group B streptococci:GBS)やS. aureusのこともある (28)。
■蜂窩織炎 Cellulitis
・皮膚から皮下組織への感染。GASは最も典型的な起炎菌の一つ。膿痂疹や丹毒よりも深い組織で感染を起こすため、病変はピンク色で境界は不明瞭である。
■壊死性皮膚軟部組織感染症(壊死性筋膜炎) Necrotizing soft tissue infection:NSTI (Necrotizing Fasciitis)
・溶血性連鎖球菌性壊疽(Streptococcal Gangrene)とも呼ばれる。
・蜂窩織炎よりも深部の皮下組織や筋膜の感染症。GASが起因菌のNSTIは単一菌のことが多く(type II)、微小な傷や手術後の切開創から侵入するが、50%で侵入経路の特定はできない(29)。全身で起こりえるが、多くは下肢に発症する。初期の病変は軽度の紅斑のみだが、24~72時間かけて急速に進展する。皮下組織で病変が進行するため表皮が比較的保たれ、患者は皮疹の範囲を超えた強い痛みを感じるが、皮疹の範囲から病態を過小評価されがちである。水泡、斑状出血、摩擦音crepitus、壊死などは病状の進行を示唆する。壊死組織の試験切開と組織のGram染色、培養で診断する。CTやMRI検査は特徴的な膿瘍形成や組織内の空気を示さないことも多く、寧ろ診断の遅れに繋がることが多い。治療は抗菌薬投与よりも早期の積極的なデブリードマン(débridement:フランス語で「切開」の意味)が重要であり、起因菌がGASと判明したら高用量のペニシリンG(+外毒素とM蛋白質の産生の抑制目的のクリンダマイシン)が最適治療である(30)。
■侵襲性GAS感染症 (Invasive group A streptococcal infection)
・通常無菌の部位(最も一般的なのは血液だが、胸水、心膜液、関節液、脳脊髄液などのこともある)からGASが分離された場合の感染症全般を指す。
■妊娠関連GAS感染症 (Pregnancy-related group A streptococcal infection)
・侵襲性GAS感染症のリスクは、妊婦では非妊婦と同等だが、産褥婦で29.56倍(31)。子宮内膜炎と創部の壊死性皮膚軟部組織感染症が最も典型的な感染症である(32,33)。
■劇症型溶血性連鎖球菌感染症 Streptococcal Toxic Shock Syndrome (STSS)
・侵襲性GAS感染症の合併症。新生児や高齢者、糖尿病やアルコール使用障害、外傷歴や水痘罹患がリスク因子。
・1981年に、staphylococcal toxic shock syndrome toxin 1(TSST-1)の原因として、S. aureusから最初のスーパー抗原(多数のT細胞の非特異的に活性化し、大量のサイトカイン放出を引き起こす抗原)が報告された(34)。 その後、GAS由来の発熱性外毒素もスーパー抗原であることが示された(35)。これらの細胞外タンパク質毒素は、Tリンパ球とマクロファージの両方を同時に刺激して、サイトカインストームによる毛細血管漏出と組織損傷を引き起こす能力を持つ。
・STSSの治療における免疫グロブリン静注は有効な可能性がある(36)が、データは限定的であり、これまでの報告では日本の保険適応量を大きく超えている。
【治療】
・ペニシリンGは全ての株のGASに対して感受性が良好で、有効性や安全性、狭域スペクトラム、価格などから第一選択となる。
・日本ではクリンダマイシンやマクロライドの耐性率は高い(37,38)。
【予防】
・標準予防策に加えて、適切な治療開始から24時間までは接触予防策が必要(39)。
・過去にリウマチ熱を発症した患者に対するリウマチ熱の再発予防を除いては、曝露後予防抗菌薬投与は推奨されない(27)。
【参考文献】
1. John E. Bennett MD RDM and MJBM. Mandell, Douglas, and Bennett’s Principles and Practice of Infectious Diseases, Ninth Edition. 2020;197:2446-2461.e5.
2. Moses AE, Wessels MR, Zalcman K, Albertí S, Natanson-Yaron S, Menes T, et al. Relative contributions of hyaluronic acid capsule and M protein to virulence in a mucoid strain of the group A Streptococcus. Infect Immun. 1997 Jan;65(1):64–71.
3. Dale JB, Washburn RG, Marques MB, Wessels MR. Hyaluronate capsule and surface M protein in resistance to opsonization of group A streptococci. Infect Immun. 1996 May;64(5):1495–501.
4. Peterson PK, Schmeling D, Cleary PP, Wilkinson BJ, Kim Y, Quie PG. Inhibition of alternative complement pathway opsonization by group A streptococcal M protein. J Infect Dis. 1979 May;139(5):575–85.
5. Bisno AL. Alternate complement pathway activation by group A streptococci: role of M-protein. Infect Immun. 1979 Dec;26(3):1172–6.
6. LANCEFIELD RC. Current knowledge of type-specific M antigens of group A streptococci. J Immunol. 1962 Sep;89:307–13.
7. Facklam RF, Martin DR, Lovgren M, Johnson DR, Efstratiou A, Thompson TA, et al. Extension of the Lancefield classification for group A streptococci by addition of 22 new M protein gene sequence types from clinical isolates: emm103 to emm124. Clin Infect Dis. 2002 Jan 1;34(1):28–38.
8. Zhu L, Olsen RJ, Lee JD, Porter AR, DeLeo FR, Musser JM. Contribution of Secreted NADase and Streptolysin O to the Pathogenesis of Epidemic Serotype M1 Streptococcus pyogenes Infections. Am J Pathol. 2017 Mar;187(3):605–13.
9. Schaffner CA, Mwinyi J, Gai Z, Thasler WE, Eloranta JJ, Kullak-Ublick GA. The organic solute transporters alpha and beta are induced by hypoxia in human hepatocytes. Liver Int. 2015 Apr;35(4):1152–61.
10. Lin A, Loughman JA, Zinselmeyer BH, Miller MJ, Caparon MG. Streptolysin S inhibits neutrophil recruitment during the early stages of Streptococcus pyogenes infection. Infect Immun. 2009 Nov;77(11):5190–201.
11. Park YJ, Jang Y mi, Kwon YH. Isoflavones prevent endoplasmic reticulum stress-mediated neuronal degeneration by inhibiting tau hyperphosphorylation in SH-SY5Y cells. J Med Food. 2009 Jun;12(3):528–35.
12. Velarde JJ, O’Seaghdha M, Baddal B, Bastiat-Sempe B, Wessels MR. Binding of NAD+-Glycohydrolase to Streptolysin O Stabilizes Both Toxins and Promotes Virulence of Group A Streptococcus. mBio. 2017 Sep 12;8(5).
13. Hackett SP, Stevens DL. Streptococcal toxic shock syndrome: synthesis of tumor necrosis factor and interleukin-1 by monocytes stimulated with pyrogenic exotoxin A and streptolysin O. J Infect Dis. 1992 May;165(5):879–85.
14. Eriksson A, Norgren M. Cleavage of antigen-bound immunoglobulin G by SpeB contributes to streptococcal persistence in opsonizing blood. Infect Immun. 2003 Jan;71(1):211–7.
15. Carapetis JR, Steer AC, Mulholland EK, Weber M. The global burden of group A streptococcal diseases. Lancet Infect Dis. 2005 Nov;5(11):685–94.
16. National Institute of Infectious Diseases J. IDWR 2012年第20号<注目すべき感染症>A群溶血性レンサ球菌咽頭炎. 2012 Jun 7 [cited 2024 May 2]; Available from: https://www.niid.go.jp/niid/ja/pneumococcal-m/group-a-streptococcus-idwrc/2252-idwrc-1220.html
17. World Health Organization. Disease Outbreak News; Increased incidence of scarlet fever and invasive Group A Streptococcus infection - multi-country. 2022 Dec 15 [cited 2024 May 2]; Available from: https://www.who.int/emergencies/disease-outbreak-news/item/2022-DON429
18. National Institute of Infectious Diseases J. A群溶血性レンサ球菌による劇症型溶血性レンサ球菌感染症の50歳未満を中心とした報告数の増加について(2023年12月17日現在). Infectious Agents Surveillance Report [Internet]. 2024 Jan 15 [cited 2024 May 2];45:29–31. Available from: https://www.niid.go.jp/niid/ja/group-a-streptococcus-m/group-a-streptococcus-iasrs/12461-528p01.html
19. CHIBA WEEKLY REPORT 千葉県結核・感染症週報 2024 年 第 3 週(令和 6 年 1 月 15 日~令和 6 年 1 月 21 日 [Internet]. 2024 [cited 2024 May 2]. Available from: https://www.pref.chiba.lg.jp/eiken/c-idsc/documents/wr2403.pdf
20. Komaroff AL, Pass TM, Aronson MD, Ervin CT, Cretin S, Winickoff RN, et al. The prediction of streptococcal pharyngitis in adults. J Gen Intern Med. 1986;1(1):1–7.
21. Poses RM, Cebul RD, Collins M, Fager SS. The accuracy of experienced physicians’ probability estimates for patients with sore throats. Implications for decision making. JAMA. 1985 Aug 16;254(7):925–9.
22. Bisno AL. Acute pharyngitis. N Engl J Med. 2001 Jan 18;344(3):205–11.
23. Gerber MA, Baltimore RS, Eaton CB, Gewitz M, Rowley AH, Shulman ST, et al. Prevention of rheumatic fever and diagnosis and treatment of acute Streptococcal pharyngitis: a scientific statement from the American Heart Association Rheumatic Fever, Endocarditis, and Kawasaki Disease Committee of the Council on Cardiovascular Disease in the Young, the Interdisciplinary Council on Functional Genomics and Translational Biology, and the Interdisciplinary Council on Quality of Care and Outcomes Research: endorsed by the American Academy of Pediatrics. Circulation. 2009 Mar 24;119(11):1541–51.
24. Krober MS, Bass JW, Michels GN. Streptococcal pharyngitis. Placebo-controlled double-blind evaluation of clinical response to penicillin therapy. JAMA. 1985 Mar 1;253(9):1271–4.
25. Nelson JD. The effect of penicillin therapy on the symptoms and signs of streptococcal pharyngitis. Pediatr Infect Dis. 1984;3(1):10–3.
26. Randolph MF, Gerber MA, DeMeo KK, Wright L. Effect of antibiotic therapy on the clinical course of streptococcal pharyngitis. J Pediatr. 1985 Jun;106(6):870–5.
27. Shulman ST, Bisno AL, Clegg HW, Gerber MA, Kaplan EL, Lee G, et al. Clinical practice guideline for the diagnosis and management of group A streptococcal pharyngitis: 2012 update by the Infectious Diseases Society of America. Clin Infect Dis. 2012 Nov 15;55(10):1279–82.
28. Bernard P, Bedane C, Mounier M, Denis F, Catanzano G, Bonnetblanc JM. Streptococcal cause of erysipelas and cellulitis in adults. A microbiologic study using a direct immunofluorescence technique. Arch Dermatol. 1989 Jun;125(6):779–82.
29. Bisno AL, Cockerill FR, Bermudez CT. The initial outpatient-physician encounter in group A streptococcal necrotizing fasciitis. Clin Infect Dis. 2000 Aug;31(2):607–8.
30. Stevens DL, Bisno AL, Chambers HF, Dellinger EP, Goldstein EJC, Gorbach SL, et al. Practice guidelines for the diagnosis and management of skin and soft tissue infections: 2014 update by the Infectious Diseases Society of America. Clin Infect Dis. 2014 Jul 15;59(2):e10-52.
31. Deutscher M, Lewis M, Zell ER, Taylor TH, Van Beneden C, Schrag S, et al. Incidence and severity of invasive Streptococcus pneumoniae, group A Streptococcus, and group B Streptococcus infections among pregnant and postpartum women. Clin Infect Dis. 2011 Jul 15;53(2):114–23.
32. Gustafson LW, Blaakær J, Helmig RB. Group A streptococci infection. A systematic clinical review exemplified by cases from an obstetric department. Eur J Obstet Gynecol Reprod Biol. 2017 Aug;215:33–40.
33. Hamilton SM, Stevens DL, Bryant AE. Pregnancy-related group a streptococcal infections: temporal relationships between bacterial acquisition, infection onset, clinical findings, and outcome. Clin Infect Dis. 2013 Sep;57(6):870–6.
34. Schlievert PM, Shands KN, Dan BB, Schmid GP, Nishimura RD. Identification and characterization of an exotoxin from Staphylococcus aureus associated with toxic-shock syndrome. J Infect Dis. 1981 Apr;143(4):509–16.
35. Spaulding AR, Salgado-Pabón W, Kohler PL, Horswill AR, Leung DYM, Schlievert PM. Staphylococcal and streptococcal superantigen exotoxins. Clin Microbiol Rev. 2013 Jul;26(3):422–47.
36. Parks T, Wilson C, Curtis N, Norrby-Teglund A, Sriskandan S. Polyspecific Intravenous Immunoglobulin in Clindamycin-treated Patients With Streptococcal Toxic Shock Syndrome: A Systematic Review and Meta-analysis. Clin Infect Dis. 2018 Oct 15;67(9):1434–6.
37. National Institute of Infectious Diseases J. 2011~2014年に分離されたA群溶血性レンサ球菌(Streptococcus pyogenes)の薬剤感受性について. Infectious Agents Surveillance Report [Internet]. 2015 Aug 25 [cited 2024 May 2];36:152. Available from: https://www.niid.go.jp/niid/ja/typhi-m/iasr-reference/2316-related-articles/related-articles-426/5854-dj4264.html
38. National Institute of Infectious Diseases J. 2012~2014年に分離された劇症型A群溶血性レンサ球菌感染症分離株の薬剤感受性. Infectious Agents Surveillance Report [Internet]. 2015 Aug 25 [cited 2024 May 2];36:155–6. Available from: https://www.niid.go.jp/niid/ja/typhi-m/iasr-reference/2316-related-articles/related-articles-426/5860-dj4267.html
39. American Academy of Pediatrics [Group A Streptococcal infection] In: Kimberlin DW, Barnett ED, Lynfield R, Sawyer MH, eds. Red Book: 2021 Report of the Committee on Infectious Diseases. Itasca, IL: American Academy of Pediatrics: 2021[705-706]
このサイトの監修者
 亀田総合病院
亀田総合病院
臨床検査科部長、感染症内科部長、地域感染症疫学・予防センター長 細川 直登
【専門分野】
総合内科:内科全般、感染症全般、熱のでる病気、微生物が原因になっておこる病気
感染症内科:微生物が原因となっておこる病気 渡航医学
臨床検査科:臨床検査学、臨床検査室のマネジメント
研修医教育

