皆様こんにちは。腎臓高血圧内科の松波昌寿と申します。前回に引き続き、バスキュラーアクセスについてご紹介したいと思います。
前回、「バスキュラーアクセス(vascular access)」とは、血液透析を行う際に、血液を脱血、返血するための出入り口(アクセスルート)のことで、大きく分けて動静脈短絡を伴うもの(自己血管内シャント、人工血管内シャント)と、動静脈短絡を伴わないもの(動脈表在化、中心静脈カテーテル)の2つに分類されるという話をしました。各バスキュラーアクセスの特徴を熟知し、大切に使用することが重要です。
透析患者のバスキュラーアクセス割合
日本透析医学会の統計調査委員会の報告では、2015年末において、本邦の血液透析患者さまのバスキュラーアクセスの割合は、自己血管内シャント84%、人工血管内シャント9%、動脈表在化3%、中心静脈カテーテル3%となっており、自己血管内シャントの割合が圧倒的に高くなっています。しかし、近年では血液透析患者さまの高齢化や血管荒廃症例の増加から自己血管内シャントの割合が低下し、人工血管内シャントの割合が増加しています。
バスキュラーアクセスのトラブルとその治療
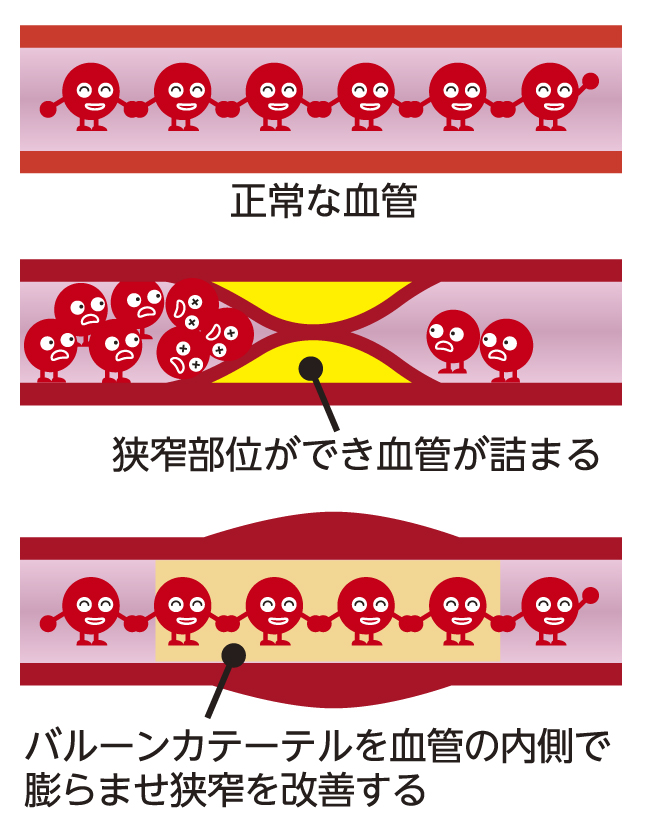
シャントに使用した静脈は、過剰な血流や、日々の透析での穿刺・止血の繰り返しにより、次第に狭窄していきます。血管狭窄は、シャント静脈の閉塞や脱血不良などを引き起こし、血液透析の継続が難しくなります。
血管狭窄に対する治療として、経皮的血管拡張術(percutaneous transluminal angioplasty:PTA)があります。近年は、vascular access intervention therapy(VAIVT)とも呼ばれています。PTAとは、血管内の狭窄部にバルーンカテーテル(カテーテルの先端に小さな風船がついたもの)を挿入し、風船を膨らますことによって狭くなった部位を内側から拡張する治療です。なお、シャント静脈が閉塞してしまうと、PTAでの治療は難しく、外科手術での血栓除去や血管形成、シャント再建術が必要となります。
血液透析患者さまにとって、バスキュラーアクセスは血液透析を行うためになくてはならない命綱と言えるものです。長持ちさせる秘訣は「狭窄・閉塞」「感染」「出血」などを予防することです。そのため、バスキュラーアクセスをいかに長持ちさせるかということが生活の質(quality of life:QOL)向上に関わる大切な問題となります。


