microbiology round
2024.3.7のMicrobiology RoundではMycobacterium tuberculosisについて学びを深めました。非常に図が美しい結核のレビューの紹介があり、結核の理解がより一層深まりました。無料で読めるのでおすすめです。
https://www.nature.com/articles/nrdp201676
【歴史】
結核は、人類で最も古い疾病であり、Mycobacterium tuberculosisは約2万年〜1万5千年前に東アフリカで生まれたとされている1)。人類の居住地の拡大に伴い結核も広まった。結核菌のDNAと典型的な抗酸菌を含んだ結核病変がエジプトやペルーのミイラから発見されている。産業革命以降には社会問題となり、17-18世紀にかけて結核の有病率は爆発的に増加した。結核はヨーロッパや北米における主要な死因となった。1882年3月24日、Robert Kochが結核菌の発見を発表した(世界結核デー)。しかし抗菌薬のない時代、結核の治療法は療養所の屋外で安静にして療養することであった。1946年にストレプマイシン、1952年にINHが開発され、1970年にRFPが登場した。併用療法も可能となり、結核は治癒可能な疾患となった2)。
【疫学】
現在では、世界で毎年1000万人が新規に結核罹患しており、罹患率は先進国では低く発展途上国で高い3)。また、毎年150万人が死亡しているおり、世界中の死亡原因のTop10に入る疾患である。
日本における結核は、衛生状態の改善などに伴い戦後以降罹患率は改善傾向である 4)。1997年に一時的に増加に転じたが、公衆衛生の対策強化などもあり再度減少傾向に転じ、2021年に中蔓延国から低蔓延国になった。60歳以上が結核患者の7割を占めているが、これは過去に衛生状態が悪かった時代に感染したものである。一方で若年患者では外国出生の割合が高い(20歳代では約70%が外国出生者)。特にアジア出身者の割合(フィリピン (20.4%)、べトナム (17.3%)、中国(16.4%)、インドネシア (10.3%)、ネパール(10.2%))が高い。
【臨床的特徴】
1. 結核の感染から発病まで5) 6)
結核は、肺結核患者が咳やくしゃみ、会話をしたときに発生するエアロゾル化した飛沫核中の結核菌を吸入することで感染する。結核菌は自然免疫、または獲得T細胞免疫のいずれかにより排除される。免疫に排除されなかった場合、結核菌はそのまま肺に達し、肺胞腔で肺胞マクロファージに貪食されるが、マクロファージによる殺菌分解機構を回避し、マクロファージ内で増殖する。結核感染マクロファージは周囲の肺胞マクロファージや単球を動員して肉芽腫(Granuloma)を形成する。結核菌の肉芽腫内での増殖は阻害されるため、結核菌は感染局所で封じ込められる。ここで宿主と結核菌の間で均衡状態が保たれ、ほとんどの結核感染は無症状に終る。しかし、増殖する肉芽腫内で細菌が複製され、細菌の負荷が大きくなりすぎると、肉芽腫は感染を封じ込められなくなる。結核菌は血流に入ったり、再度気道に侵入して放出されたりする。最終的に結核菌は他の臓器に播種する。約5パーセントの人が感染後約2年以内に潜伏型から活動型に移行し(一次結核)、さらに5パーセントの人が人生のある時点で活動型に移行する(二次結核、再燃)。結核は、結核菌の感染から活動性結核に至るダイナミックな連続体として捉えることができるが、臨床および公衆衛生の場では、簡便のために患者を潜在性結核感染症(LTBI)または活動性結核疾患のいずれかに分類している。
2. 肺結核と肺外結核7)
肺結核は免疫正常者の結核感染で最も侵される頻度の多い臓器である。肺結核の症状は、全身症状と呼吸器症状に分けられるが、咳(特に2週間以上持続する咳)、倦怠感、発熱、寝汗、体重減少、喀血などがある。
肺外結核は全身のあらゆる臓器を侵す可能性があり、多様で多彩な症状をきたす。疾患としては、粟粒結核、結核性髄膜炎・結核腫、結核性脊髄炎、結核性リンパ節炎、結核性心膜炎、結核性胸膜炎、結核性椎体炎(脊椎カリエス・Pott's disease)、結核性腹膜炎・腸結核、副腎結核、腎結核などがある。
【診断】
潜在性結核と活動性結核で診断法が異なる8)
1. 潜在性結核
潜在性結核はツベルクリン反応検査(ツ反:TST)と、インターフェロンγ遊離試験(IFN-γ release assays:IGRA)で診断する。ツ反とIGRAは活動性結核を診断する検査ではない。日本では、BCG接種がほぼ実施されており、交差反応によりツ反が陽性となるため、基本的にIGRAを使用する。IGRAは、結核特異抗原によって刺激されたリンパ球が放出したIFN-γ産生をELISA(Enzyme-Linked Immuno Sorbent Assay)法で測定する血液検査で、クオンティフェロン(QFT)とT-SPOTがある。当院では第4世代QFTであるQuantiFERON® TBゴールドプラス(QFT-Plus)が使用されている。
2. 活動性結核
2-1. 喀痰検査7)
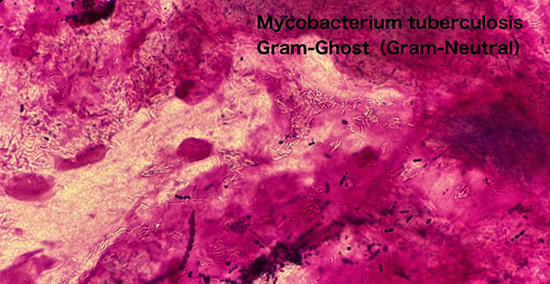
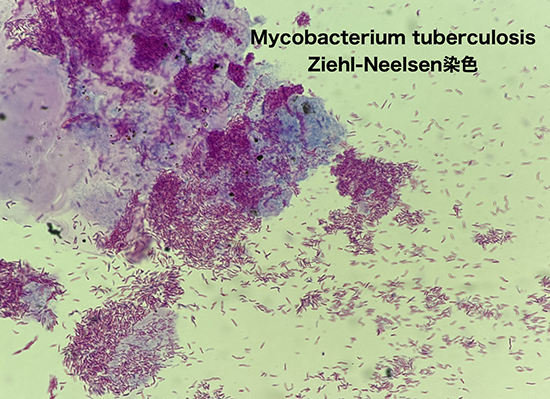
診断の基本は喀痰の抗酸菌染色(塗抹検査)、核酸増幅検査(PCR)、培養検査である。検出感度を上げるため、喀痰の塗抹検査は3回まで繰り返す(3連痰)。喀痰は早朝に採取することが望ましく、また一般的には3日間連続採取するが、8時間おきでも良い(1回は早朝時の喀痰を採取)。3連痰の喀痰培養陽性の肺結核に対する感度は、1回目で64%、2回目で81%、3回目で91%、3回以上は頭打ちとなる。喀痰を採取できない場合には、3-10%の高張性食塩水を用いたネブライザーで喀痰を誘発する。また胃管から吸引した胃液や気管支鏡からの検体を用いることもある。採取した検体は、抗酸菌が他の細菌に比べ酸やアルカリに強い特徴を活かして、抗酸菌以外の他細菌を除染する前処理を行う(NALC-NaOH処理)。続いてZiehl -Neelsen染色やオーラミン蛍光染色などの抗酸菌染色(塗抹検査)を行う。塗抹検査は迅速に施行でき、ある程度菌量を可視化できる利点がある。結核菌と非結核性抗酸菌と区別できない欠点がある。PCRは短時間で結核菌の同定ができる利点があるが、死菌でも陽性となる欠点である。培養検査は感受性検査を実施でき、また確定診断ができることが利点だが、検査に時間がかかること(週単位)が欠点である。
2-2. 画像検査7) 9) 10)
胸部単純Xp :一次結核(初感染)と二次結核(再燃)で異なる
一次結核(初感染)では特定の肺区域に偏在しない片側性の浸潤影を来たし、空洞形成はまれである、リンパ節腫脹は特に小児に多い(90-95%)とされ、肺門部や傍気管支領域に起こる。胸水は原発巣と同じ片側性に起こる。
二次結核(再燃)では肺尖部・後上葉区・上下葉区にair bronchogramを伴う浸潤影を来す。空洞形成は20−45%、リンパ節腫脹は5−10%、胸水は15−20%の症例で見られるとされる。
胸部単純CT:
一次結核のCT所見は緻密で均一な浸潤影が見られることが多いが、斑状、線状、結節状、腫瘤状であることもある。
二次結核のCT所見は小葉中心性の粒状影、tree-in-bud appearance、斑状また小葉状の浸潤影、空洞影である。
【治療】
結核の治療の原則は、必ず3-4剤以上の多剤を併用して行う10)。また患者が確実に薬剤を内服し、それを継続することが重要である。そのためには、医療者が患者の内服を直接確認(DOTS:directly observed therapy short-course)する。標準治療は、RFP、INH、PZA、EBで実施されるが、特にRFPとINHがキードラッグである。INHは空洞壁などで増殖する菌に対する殺菌作用が特に強い。RFPは滅菌作用が強く、散発的に増殖する菌に対して効果がある。また、PZAは壊死巣など酸性環境で増殖する菌に対して効果がある。また、結核菌は突然変異によって耐性を獲得するが、単剤で治療すると選択的に耐性菌が生き残り結果耐性化する。
抗結核薬の主な副作用としてそれぞれ、INH(肝障害、末梢神経障害、皮疹)、RFP(肝障害、皮疹)、EB(球後神経炎)、PZA(肝障害、尿酸値上昇)がある。
耐性結核が治療において問題となる。IHNとRFPに耐性があるものが多剤耐性結核菌(MDR-Tb)と定義されている。WHOからのGlobal Tuberculosis Report2022では、世界における新規結核患者の約3.6%、治療歴のある患者の18%がMDR-TbまたはRFP耐性結核(RR-Tb)によるものと推定された3)。日本では、過去に結核を治療した高齢の日本人の結核再発や、海外で結核罹患した若年者を治療する際には、MDR-Tbではないか検討する必要がある。MDR-Tbの治療期間は最低18-24ヶ月とされている。
PCRの中でも、XpertⓇ MTB/RIFは近年利用可能となった検査方法で、結核菌群の遺伝子とRFP耐性遺伝子(rpoB)の変異を約2時間でかつ全自動で検出できる。RFP耐性はほぼ多剤耐性と考えてよく、結核診療において重要な情報を短時間で得られる利点があり、WHOはこの検査法を推奨している。
【参考文献】
1) シュロスバーグ 結核と非結核性抗酸菌症. Sixth Edition. David Schlossberg 著監訳:北薗英隆
2) Mycobacterium tuberculosis. Mandell, Douglas, and Bennett's Principles and Practice of Infectious Diseases, 249, 2985-3021.e8
3) Global Tuberculosis Report 2022
https://www.who.int/teams/global-tuberculosis-programme/tb-reports/global-tuberculosis-report-2022(2024/3/3アクセス)
4) 2021年 結核登録者情報調査年報集計結果について https://www.mhlw.go.jp/content/10900000/000981709.pdf
5) Clin Microbiol Rev. 2018 Jul 18;31(4):e00021-18.
6) Nat Rev Dis Primers. 2016 Oct 27:2:16076.
7) レジデントのための感染症診療マニュアル 第4版 青木 眞 医学書院
8) ATS/CDC/IDSA Clinical Practice Guidelines: Diagnosis of Tuberculosis in Adults and Children. Clin Infect Dis. 2017 Jan 15;64(2):111-115.
9) Clin Microbiol Rev. 2008 Apr;21(2):305-33, table of contents.
10) AJR Am J Roentgenol. 2008 Sep;191(3):834-44.
11) ATS/CDC/IDSA Clinical Practice Guidelines: Treatment of Drug-Susceptible Tuberculosis. Clin Infect Dis. 2016 Oct 1;63(7):e147-e195.

このサイトの監修者
 亀田総合病院
亀田総合病院
臨床検査科部長、感染症内科部長、地域感染症疫学・予防センター長 細川 直登
【専門分野】
総合内科:内科全般、感染症全般、熱のでる病気、微生物が原因になっておこる病気
感染症内科:微生物が原因となっておこる病気 渡航医学
臨床検査科:臨床検査学、臨床検査室のマネジメント
研修医教育

