microbiology round
7/13のmicrobiology roundは、Staphylococcus capraeについて取り上げました。
蘇生後脳症で長期入院中の80代男性。入院中に発熱があり、血液培養で2セット中2セットStaphylococcus caprae (メチシリン感受性あり)が発育した。Peripherally Inserted Central venous Catheter (PICC) からの血液培養のほうが、末梢からの検体よりも2時間以上早く発育したため、DTP(differential time to positivity)陽性でカテーテル関連血流感染症の診断となった。抜去したカテーテル先端培養からもS. capraeが発育した。
■名前の由来、歴史
・staphylê: bunch of grapes (ブドウの房)、 coccus: 球菌、capra: goat (ヤギ)
・1983年にヤギのミルクから分離され、Deviseeらによって初めて方向された。ヤギの乳房皮膚と乳腺に多く見られるため、ヤギの共生生物とみなされている
■微生物学的特徴
・ブドウ球菌(Staphylococcus)属は、80 以上の種と亜種が認められており、正常なヒトの⽪膚や粘膜(特に腋窩、⿏径、前⿐孔、⾜指等の湿潤した領域)に⽣息する微⽣物のひとつである。
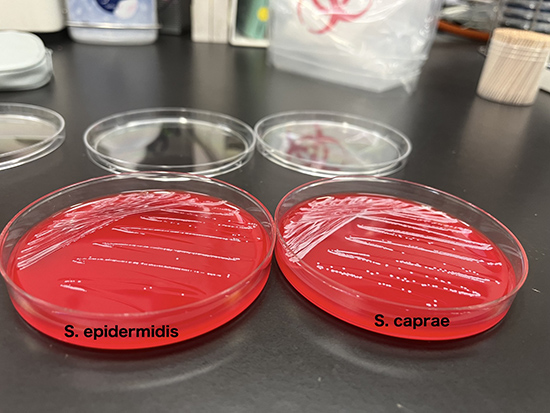
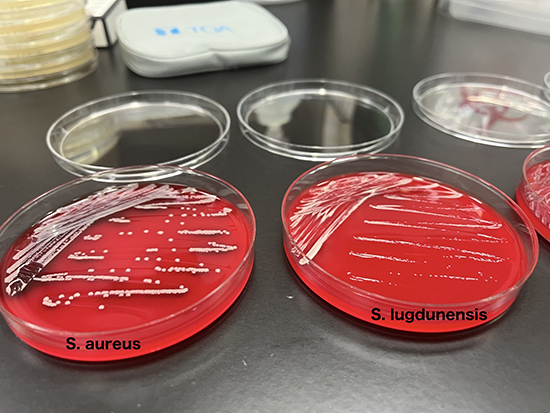
・S. capraeは通性嫌気性菌で、コアグラーゼ陰性ブドウ球菌(CNS:coagulase negative staphylococci)に分類される。グラム染色ではブドウの房状のグラム陽性球菌として観察されるが、グラム染色のみでは菌種の推定は困難である。コロニーは円形で、凸面が低く、不透明で、色素がなく、光沢がある。羊血液寒天培地上で一晩インキュベートした後、弱い溶血が観察される場合がある。生化学性状を用いた同定キットや、MALDI-TOF MSでの同定が可能である。S. capraeはコアグラーゼ陰性、PYR (L- pyrrolidonyl β naphthylamide)陰性で、クランピング因子についてはデータがない。
・臨床検体のCNSのうち75%が S. epidermidisであり、他の臨床的に重要な種ではS. saprophyticusとS. lugdunensisが認識されている。
★コアグラーゼテスト
Staphylococcus属がコアグラーゼ(血液凝固酵素)を産生するか否かを調べる検査。
・結合型:菌体表面の存在する物質が血漿中のフィブリノーゲンの直接作用して菌同士が集まり、凝塊を形成する反応である。そのため、厳密にはコアグラーゼ試験ではない。
・遊離型:菌が増殖する過程で菌体外に分泌されるコアグラーゼが、血漿中に存在するプロトロンビンに類似したCRF(coagulase reacting factor)に作用し、トロンビン様物質を活性化し、その結果することでフィブリノーゲンがフィブリンとなって血漿凝固が起こる反応である。
【方法】
(1) 結合型
①スライド法:スライドガラスにウサギ血漿を1滴滴下する。白金耳を用いて少量の菌体を塗布し混和する。凝集が認められれば陽性。
②ラテックス凝集法(スライド法が発展したもの):当院ではPSラテックス“栄研”を使用
(2)試験管法:滅菌試験管にウサギ血漿0.5mLを添加し、1白金耳程度の菌体を接種し懸濁する。35℃で4時間加温後に凝固の有無を観察する。陰性の場合は一晩加温を延長し、判定する
■臨床像
・CNSは⾎管内カテーテル感染、感染性⼼内膜炎、⼈⼯物感染(人工関節感染、乳房インプラント感染など)、⾻髄炎、中枢神経シャント感染、尿路感染症などをきたす。特に⼈⼯物に関連した感染が多く、⼼臓デバイス、⼈⼯⾎管、⾻インプラント感染の起炎菌としての頻度が多い。
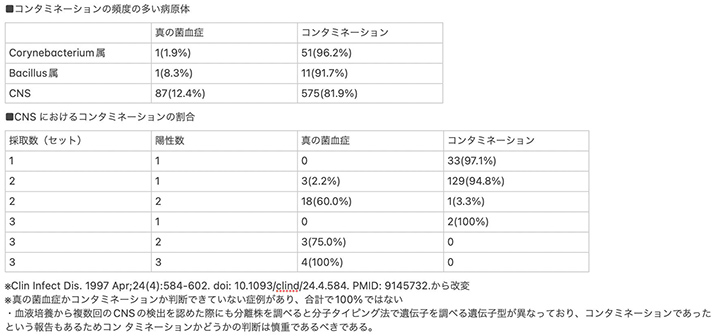
・⼿術部位感染ではコンタミネーションの頻度が高い菌であるため、適切に採取された複数回の培養陽性を持って病原菌と認識する。
・S. capraeに関しては、⾻インプラント感染、菌⾎症、尿路感染症、⼼内膜炎、髄膜炎、外⽿炎、 カテーテル感染の症例が過去に報告されている。
・CNS による⾃然弁の感染性心内膜炎 (NVE:native valve endocarditis)の臨床症状は、血管所見(眼瞼結膜出血やJaneway病変など)、免疫学的所見(Osler結節、Roth斑など)は乏しく、発症が緩徐であることが⼀般的である。
・臨床症状は緑⾊連鎖球菌のNVEと似ているとされているが、院内感染が多い(40 vs 1%)、⻑期のカテーテル留置(20 vs 1%)、⼼不全(49 vs 31%)、肺塞栓(5 vs 0.5%)、⼿術介⼊ (54 vs 35%)、院内死亡(19 vs 6.6%)が多いのが特徴である。
★コンタミネーションの可能性を上げる因⼦
・嫌気性環境でのみ発育、感受性の良い株の発育、いくつかのサンプルのうち1つのみ陽性、臨床的に感染の兆候がない
★真の感染の可能性を上げる因⼦
・他の感染巣がない、2つもしくはそれ以上の検体で分離、治療後に症状が改善、異物の存在、陽性までの時間が16時間以内、抗菌薬に耐性がある。
■治療
★メチシリン耐性の基準 (Clinical and Laboratory Standards Institute: CLSIより)
・S. aureusとS. lugdunensis:MPIPC≧4μg/mL、CFX≧8μg/mL、CFXディスク法≦21 mmのいずれかに該当した場合
・S. pseudintermedius:MPIPC≧0.5μg/mL、MPIPCディスク法≦17 mm
・その他のCNS:MPIPC≧0.5μg/mL、CFXのディスク法≦24 mm
※低親和性ペニシリン結合タンパク質 (PBP 2a)またはmecA遺伝子の検査で陽性と判定された場合もメチシリン耐性とする。メチシリン耐性の場合には、セフタロリン以外のすべてのβ-ラクタム系薬に耐性として報告する。UpToDate®では特に感染性心内膜炎、人工物感染の際に注意が必要と記載されている。
点滴静注(標準治療):
★メチシリン耐性株
・80%以上にメチシリン耐性が⾒られるため、経験的治療としてバンコマイシンが使⽤される。
・メチシリン耐性株は、セフタロリンを除く全てのβラクタムに耐性であると⾒なされるべきである。
・CNS に対するダプトマイシン、リネゾリド、テイコプラニン等は少数の症例報告に限られており、MRSA の治療経験に基づき判断される。フランスの研究で、CNS分離株の3分の1がテイコプラニンのMIC >4 μg/mL で感受性がないこと報告された。
★メチシリン感受性株
・メチシリン感受性株はナフシリン、オキサシリンやセファゾリンでの治療が⾏われる。
・メチシリン感受性CNSの治療を評価する臨床試験データも限られており、MSSAに準じてアプローチが⾏われている。
内服:
・特に整形外科関連感染症で、人工物が残存またはデブリドマンできない感染⾻が残存している例で、標準点滴治療が終了した後に⻑期内服が検討される。
★メチシリン耐性株:感受性試験によって選択。ST 合剤、テトラサイクリン系、リネゾリドが選択肢となる。
★メチシリン感受性株:セファレキシン、ジクロキサシリン、フルクロキサシリンが選択肢となる。(臨床データは殆どない)
※フルオロキノロンは⽐較的耐性率が⾼く、治療中に耐性が出現するため適切ではない。
・治療期間はフォローアップの⾎液培養陰性例、転移性感染巣なし、⼈⼯物留置のない例では5⽇間、転移性感染巣のない複雑性菌⾎症では7~14⽇間とされている。
CQ. セファロスポリン感受性のCNSにセファロスポリンを使⽤して良いか。
A 反対意⾒:
・耐性は、微⽣物集団のごく⼀部(10³ -10⁶)のみが耐性を発現しており感受性検査結果に基づいてのセファロスポリンでの治療に意義をとなえる臨床医も存在する。
・CNS にセファゾリンを使⽤したデータが少ない。
・エキスパートオピニオンとして重症例ではバンコマイシンを使⽤している。
B 賛成意⾒:
・過去に問題なく治療できたという症例が、いくつか報告されている。
・オランダの162⼈の新⽣児を対象とした後ろ向き研究で、CNS菌⾎症(セファゾリン感性が140 例、セファゾリン耐性が 23 例)に対してセファゾリンによる治療で86%が治療成功。治療失敗群は中心静脈カテーテルが抜去できない患者が多数であった。※この研究では病院の⽅針で、CNSは状態が悪くなければ全例セファゾリンで治療するというプラクティスをとっていた。
・メチシリン感受性CNSによる⼼内膜炎患者124⼈(うち88⼈に抗ブドウ球菌 β ラクタム剤 投与、36 ⼈にバンコマイシン投与)を含むある観察研究では、6 か⽉後の死亡率に差は観察されなかった。
・直接的な⽐較研究は存在せず、臨床医の考え⽅によるが、当院では治療経過が良好な場合には、セファゾリン感受性株はセファゾリンを使⽤する例が多い。
(参考文献)
1)Devriese, Luc A. et al. “Staphylococcus gallinarum and Staphylococcus caprae, Two New Species from Animals.” International Journal of Systematic and Evolutionary Microbiology 33 (1983): 480-486.
2)Becker K, Heilmann C, Peters G. Coagulase-negative staphylococci. Clin Microbiol Rev. 2014 Oct;27(4):870-926. doi: 10.1128/CMR.00109-13. PMID: 25278577.
3)Kini GD, Parris AR, Tang JS. A Rare Presentation of Sepsis from Staphylococcus caprae. Open Microbiol J. 2009 Apr 30;3:67-8. doi: 10.2174/1874285800903010067. PMID: 19543552.
4) Douglas R. Osmon and others, Diagnosis and Management of Prosthetic Joint Infection: Clinical Practice Guidelines by the Infectious Diseases Society of America, Clinical Infectious Diseases, Volume 56, Issue 1, 1 January 2013, Pages e1–e25, https://doi.org/10.1093/cid/cis803
5) Diekema DJ, Pfaller MA, Schmitz FJ, Smayevsky J, Bell J, Jones RN, Beach M; SENTRY Partcipants Group. Survey of infections due to Staphylococcus species: frequency of occurrence and antimicrobial susceptibility of isolates collected in the United States, Canada, Latin America, Europe, and the Western Pacific region for the SENTRY Antimicrobial Surveillance Program, 1997-1999. Clin Infect Dis. 2001 May 15;32 Suppl 2:S114-32. doi: 10.1086/320184. PMID: 11320452.
6) Decousser JW, Desroches M, Bourgeois-Nicolaos N, Potier J, Jehl F, Lina G, Cattoir V, Vandenesh F, Doucet-Populaire F; Microbs Study Group. Susceptibility trends including emergence of linezolid resistance among coagulase-negative staphylococci and meticillin-resistant Staphylococcus aureus from invasive infections. Int J Antimicrob Agents. 2015 Dec;46(6):622-30. doi: 10.1016/j.ijantimicag.2015.07.022. Epub 2015 Sep 25. PMID: 26453147.
7) Hemels MA, van den Hoogen A, Verboon-Maciolek MA, Fleer A, Krediet TG. A seven-year survey of management of coagulase-negative staphylococcal sepsis in the neonatal intensive care unit: vancomycin may not be necessary as empiric therapy. Neonatology. 2011;100(2):180-5. doi: 10.1159/000324852. Epub 2011 Apr 1. PMID: 21455008.
😎 Carugati M, Petti CA, Arnold C, Miro JM, Pericàs JM, Garcia de la Maria C, Kanafani Z, Durante-Mangoni E, Baddley J, Wray D, Klein JL, Delahaye F, Fernandez-Hidalgo N, Hannan MM, Murdoch D, Bayer A, Chu VH. Antistaphylococcal β-Lactams versus Vancomycin for Treatment of Infective Endocarditis Due to Methicillin-Susceptible Coagulase-Negative Staphylococci: a Prospective Cohort Study from the International Collaboration on Endocarditis. Antimicrob Agents Chemother. 2016 Sep 23;60(10):6341-9. doi: 10.1128/AAC.01531-16. PMID: 27527083.
9) Kato J, Mori T, Sugita K, Murata M, Ono Y, Yamane A, Shimizu T, Okamoto S. Central line-associated bacteremia caused by drug-resistant Staphylococcus caprae after chemotherapy for acute myelogenous leukemia. Int J Hematol. 2010 Jun;91(5):912-3. doi: 10.1007/s12185-010-0568-y. PMID: 20390386.
10)Weinstein MP, Towns ML, Quartey SM, Mirrett S, Reimer LG, Parmigiani G, Reller LB. The clinical significance of positive blood cultures in the 1990s: a prospective comprehensive evaluation of the microbiology, epidemiology, and outcome of bacteremia and fungemia in adults. Clin Infect Dis. 1997 Apr;24(4):584-602. doi: 10.1093/clind/24.4.584. PMID: 9145732.
10)内科 (0022-1961)111 巻 4 号 Page737-744(2013.04)
11)UpToDate® - "Infection due to coagulase-negative staphylococci: Treatment" (2023/07/13最終閲覧)
12) Seng P, Barbe M, Pinelli PO, Gouriet F, Drancourt M, Minebois A, Cellier N, Lechiche C, Asencio G, Lavigne JP, Sotto A, Stein A. Staphylococcus caprae bone and joint infections: a re-emerging infection? Clin Microbiol Infect. 2014 Dec;20(12):O1052-8. doi: 10.1111/1469-0691.12743. Epub 2014 Jul 29. PMID: 24975594.
このサイトの監修者
 亀田総合病院
亀田総合病院
臨床検査科部長、感染症内科部長、地域感染症疫学・予防センター長 細川 直登
【専門分野】
総合内科:内科全般、感染症全般、熱のでる病気、微生物が原因になっておこる病気
感染症内科:微生物が原因となっておこる病気 渡航医学
臨床検査科:臨床検査学、臨床検査室のマネジメント
研修医教育

