1. 膀胱癌とは
膀胱は尿を貯めたり排出したりする臓器です。尿は腎臓で作られ尿管という細い管を通って膀胱まで流れます。膀胱は尿を貯める時はのびて(弛緩)、排尿する時は縮む(収縮)働きをします。膀胱は伸び縮みする筋肉の袋で、内側を粘膜(移行上皮)で覆われている構造をしています。
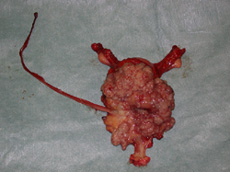
一般に膀胱癌は移行上皮癌が多く、粘膜(移行上皮)から発生するものがほとんどです。肉眼的にはイソギンチャクのようにみえる乳頭状腫瘍が多くみられます。これは比較的早期のもの多く、表面がつるんとした非乳頭状腫瘍は膀胱の筋層まで広がった比較的進行したものが多い傾向にあります。このほかに扁平な上皮内癌というタイプもあります。膀胱癌は多発したり、再発を繰り返しやすい特徴があります。
古典的には染料に含まれる化学物質が膀胱癌を発生させていましたが、現在では喫煙が最大の危険因子です。
2. 膀胱癌の症状
血尿や頻尿、排尿時痛などの膀胱炎様症状があります。多くが痛みなどの症状がなく目で見てわかる血尿(肉眼的血尿)がみられます。検診で血尿を指摘されて精密検査で発見される場合もあります。
3. 膀胱癌の診断
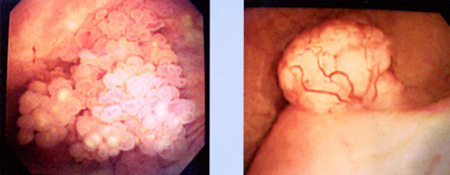
最も確実性の高い検査は膀胱鏡です。現在は検査の苦痛が少ない軟性膀胱鏡が用いられます。軟性膀胱鏡だと麻酔も必要ありません。検査中に膀胱内の様子をテレビモニターに映し出して一緒に見ることができます。
尿細胞診
尿中に癌細胞が混ざっていないかどうか判定する検査です。実際に腫瘍があっても陰性になることがありますが、陽性の場合に腫瘍が見つかる可能性が高く、内視鏡でわかりにくい扁平な上皮内癌や腎盂尿管腫瘍の可能性について手がかりが得られるため有用な検査とされています。
超音波検査
膀胱鏡の替わりに用いられることがありますが、1cm程度の大きさがないと見えないことがあります。腎臓の状態も見ることで、膀胱癌が腎臓から膀胱までの尿の流れを妨げていないか判定できます。
排泄性尿路造影
ある大きさ以上になると膀胱に陰が写ります。膀胱内の腫瘍よりは腎臓から膀胱まで(腎盂、尿管、腎機能など)の異常がないか判定するのに有効です。
CT、MRI
癌の浸潤度、進行度(転移の有無)の判定に有効です。
4. 膀胱癌の鑑別診断
肉腫、炎症、結石、結核、他の腫瘍(子宮癌、大腸癌など)の浸潤、瘻孔(大腸、直腸、膣など)
5. 膀胱癌の病期診断と病期分類(ステージ)
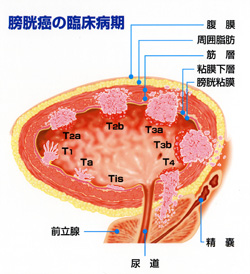
腫瘍が粘膜内にとどまった状態を表在性、筋層にまで達している場合を浸潤性、転移を有する場合を転移性といいます。この判定には実際に腫瘍を削って顕微鏡 で判定する必要があります(経尿道的膀胱腫瘍切除術(TUR-Bt))。この深さの診断以外に腫瘍を構成している細胞の顔つきともいえるグレードを判定し ます。また上皮内癌の有無も判定します。
6. 膀胱癌の治療
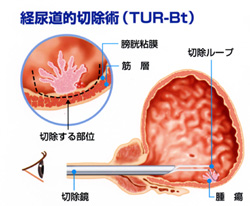
はじめに経尿道的膀胱腫瘍切除術(TUR-Bt)を行い、腫瘍の深さ(浸潤度)とグレード、上皮内癌の有無を顕微鏡検査(病理検査)で判定します。経尿道的膀胱腫瘍切除術の詳細は以下を参照してください。
表在性癌の場合
腫瘍の悪性度が比較的低く、数が少ない、上皮内癌がないなどの条件がそろった場合はTUR-Btのみで補助療法は行わず経過観察をします。悪性度が高い、再発を繰り返す、多発、上皮内癌があるなどの場合は、再発予防を目的としてTUR-Btの後にBCGやMMC(マイトマイシンC)などの膀胱内注入療法を行います。
腫瘍が表在性であっても広範囲であったり、再発のコントロールができない場合は膀胱全摘を行わなければならないことがあります。
浸潤性癌の場合
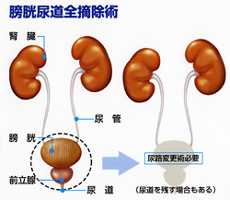
標準治療は膀胱全摘となります。膀胱を全部摘出した場合は尿の通り道を再建する尿路変更術が必要になります。尿路変更術には尿管を直接皮膚に出す尿管皮膚瘻、小腸の一部を使って皮膚に出す回腸導管、小腸を使って袋を作り尿道とつないで自排尿できるようにする代用膀胱があります。膀胱癌が多発していたり膀胱の出口や前立腺部尿道に腫瘍がある場合は、代用膀胱は尿道再発のリスクが高くなるのでお勧めできません。
標準治療ではありませんが、膀胱温存を目的とした動注化学療法・放射線併用療法があります。これは血管造影を行い膀胱を栄養する動脈内にカテーテルを挿入し抗癌剤を注入することを3回行い、放射線も照射する方法です。癌の消失が証明されればさらに放射線を追加しますが、癌の残存があれば膀胱全摘をしなければなりません。
転移性癌の場合
全身化学療法(抗癌剤治療)が行われます。標準治療はGCといいジュムシタビン・シスプラチンの2剤を用いた方法です。状況により放射線治療を併用することもあります。
2013年5月

