生体腎移植では末期腎不全の患者さまに健康な人(親族)の腎臓を移植して治療します。腎臓を提供する人はドナー、移植を受ける患者さまはレシピエントと呼ばれます。生体腎移植ではドナーの腎臓を採取するための手術とレシピエントへ腎臓を移植するための手術の2つの手術が必要となります。これらの手術はほぼ同時進行で行われます。第6話では生体腎移植におけるレシピエントの手術についてお話しいたします。
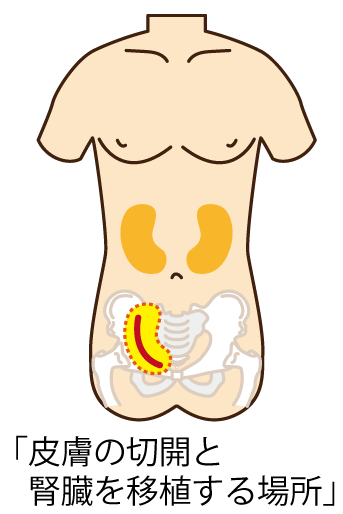
腎臓を移植する場所
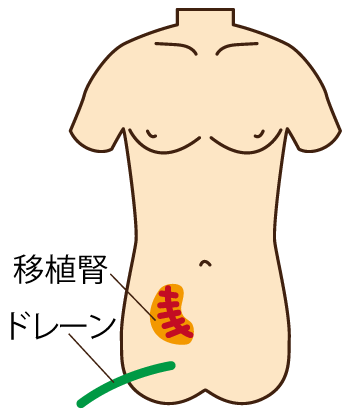
腎臓は腰のあたりの背中側に左右で1つずつあります。腎臓を移植する場所は、自分の腎臓よりももっと下側のお腹側に移植します。ここは腸骨窩(ちょうこつか)と呼ばれる場所です。患者さま自身の腎臓は嚢胞(のうほう)という水の袋がたくさんできて大きくなり移植する場所の邪魔になる場合や、膀胱の尿が逆流して感染症を起こす原因となる場合などを除いて通常は摘出しません。移植する腎臓に血液を流すため、移植する腎臓の血管を患者さまの下半身に向かう血管(腸骨血管系)につなぐことになりますが、通常左側の腸骨血管の方が深い位置を走行しており、右の腸骨窩に移植することが多いです。
手術の流れ
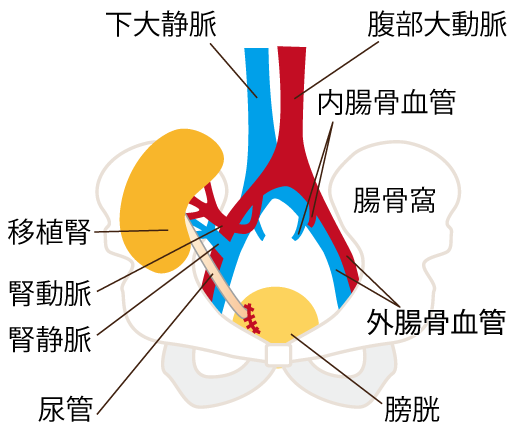
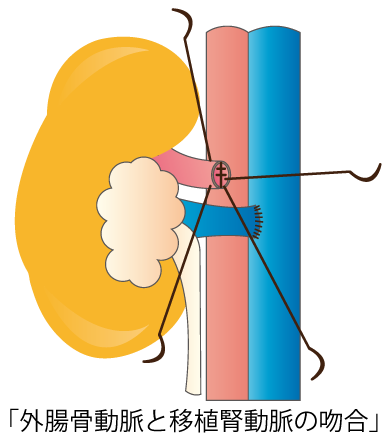
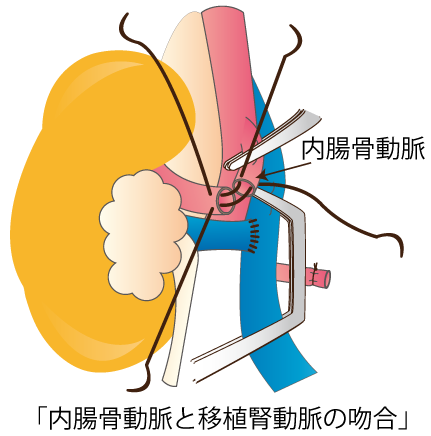
手術は全身麻酔で行われます。通常は右の下腹部を20~25cmほど弧を描くように切開して、下半身に向かう腸骨血管系のまわりをはがします。血管には動脈と静脈があるので、移植する腎臓の動脈と静脈をそれぞれ腸骨血管系の動脈と静脈(通常動脈は内腸骨動脈または外腸骨動脈、静脈は外腸骨静脈)につなぎます(血管吻合)。移植した腎臓への血液を流すと、生体腎移植の場合は数分から10分程度で移植腎の尿管から尿が出はじめます。

つぎに、移植した腎臓でつくられた尿の通り道である尿管を、尿をためる膀胱につなぎます(尿管膀胱吻合)。手術後にお腹の中で出血や尿の漏れがないかを確認するためにドレーンというチューブの先を体の中に入れた状態で、創を閉じ手術を終了します。手術時間は通常4~5時間程度です。
術後の経過
手術当日は集中治療室(ICU)で経過を観察します。水分摂取はできますが、大量の尿が出はじめることで体が脱水にならないように点滴を行います。手術翌日には一般床に転床します。食事が開始となり、ベッド上で動くことも可能となります。手術2日目以降は立ったり歩いたりできるようになります。通常は手術4日目に膀胱のカテーテルを抜去し、自分で尿が出せるようになります。手術5日目にはドレーンを抜去します。
術後1週間は連日、エコー検査にて移植した腎臓を観察します。採血検査も行い腎臓の機能や免疫抑制剤の血中濃度などを確認します。感染症や拒絶反応が起こる場合はすぐに治療が開始となりますが、これらの問題がなく全身の状態が落ち着いていれば退院となります。
移植した腎臓に対する拒絶反応を起こさないようにするため、免疫抑制剤は内服の継続が必要となります。定期的に外来にて診察を行っていきます。
腎移植は手術を行う外科医だけでなく、さまざまな職種のスタッフがチームとなって協力し初めて成り立つ医療です。第7話からは腎移植に関わるさまざまな職種のスタッフより、腎移植に関するお話しをしていきたいと思います。
腎移植科のご案内
https://medical.kameda.com/general/medi_services/index_189.html亀田総合病院 腎移植科 医長 越智敦彦

