1. MR(=Magnetic Resonance Imaging)とは
MR検査とは、“核磁気共鳴現象”とよばれる現象を利用して生体内の構造や機能を画像化することを言い、一般に、MRまたはMRIと呼ばれています。“核”という字が含まれているので核物質を連想されるかもしれませんが、エックス線などの電離放射線はまったく使われていませんのでご安心ください。
核磁気共鳴現象とは、「強く均一な磁場中の生体組織が、ある周波数の電波を受けると、組織中の特定の核子(たとえばプロトン(1H))はそのエネルギーを吸収し、その電波を切ると元の状態に戻る」という現象をいいます。MR現象と呼ぶこともあります。
ここで、この生体や組織の周辺に電線をおいておくと、核磁気共鳴現象の過程で電気信号が得られます。この電気信号をコンピュータで計算処理(=数学的にはフーリエ(逆)変換の応用です)すると、生体や組織の構造や機能が画像として得られます。これがMR画像とよばれるものです。
MRの優れている点は、まず身体の構造や性状、血流情報などを的確に知ることができることです。この検査でしか知り得ない貴重な情報を得ることも少なくないため、近年需要が増しています。また、患者さまの身体的負担が少ないことも長所にあげられます。
患者さまにとっては「音がうるさい」「狭い筒状の機械の中へ入る」・・・ということが印象に残るようで、苦手という方もいらっしゃいます。ただ、基本的には体を動かさずに寝ているだけの検査です。特別難しいことはありませんので、出来るだけリラックスして検査を受けて頂くのが良いかと思います。(胸腹部の撮影ではいわゆる「息止め」をお願いすることもあります)。
MR検査では、造影剤という薬剤を併用する事があります。
一般的には胸部・腹部・四肢の動脈の検査の場合や、炎症や腫瘍の存在が疑われる場合などに検査の意義向上が期待され、使用することが多いです。
MR検査で用いる造影剤は、ガドリニウム(Gd)または鉄(Fe)の化合物で、静脈内に直接投与するもの(注射薬)と、マンガン(Mn)の化合物で経口投与するもの(飲み薬)があります。亜急性毒性、生殖器への作用なども問題ないとされています。副作用として、吐き気・嘔吐・熱感・じんましんなどが確認されていますが、発現率はそれらすべてを合わせても 0.5~1%未満です(他の薬剤と同様、アレルギーの発現を完全に予測することは不可能ですが、造影剤が特別副作用を起こしやすい訳ではありません)。
この薬剤にアレルギーのある方や喘息の方、腎臓の機能に障害のある方などは、リスクが高いとされており注意が必要です。事前に、担当医師へご相談ください。
造影剤を実際に使うかどうかは、検査する部位やその目的と患者さまの状態を考慮して、担当医師や放射線科医師が決定しています。不明な点があれば、その都度ご相談ください。
2. 主な検査について
当院では、各検査は20~30分ほどかけて行なっています。
MR検査では、撮影の方法によって、各組織の様々な情報をどのような角度にも撮影することが出来ます。そのため、検査の目的や部位に応じて適切な設定を行い、検査を進めていきます。
実例をふまえていくつか紹介します。
2-a. 脳MR
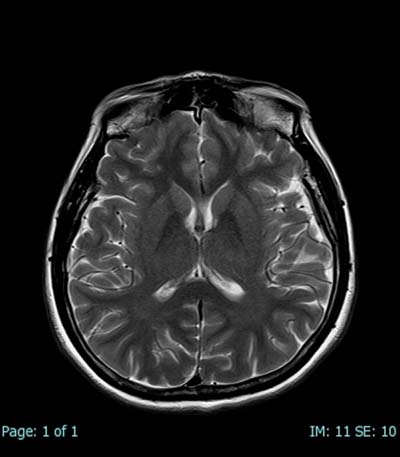
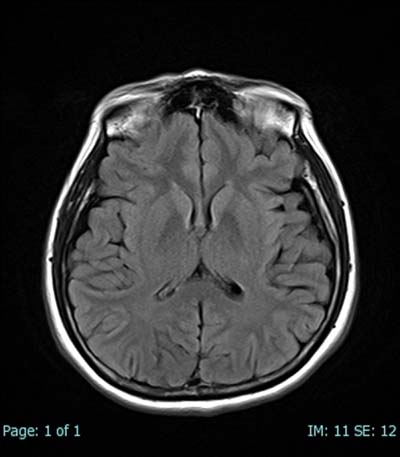
脳組織の解剖学的構造の把握から、脳腫瘍、脳梗塞、脳動脈瘤の検出などに有効です。脳組織だけでなく、血管も描出することができます。近年、検診(脳ドック)として受けられる方も多くなっています。
図1~4は脳を撮影したもので、その中の図4はMRA ( MR-Angiography ) といって、脳を栄養する血管(動脈)を強調したものです。動脈瘤や脳梗塞など脳血管の異常を検出することができます。薬剤を使わずに脳血管を描出することが出来ることは、MRの優れた点と言えましょう。
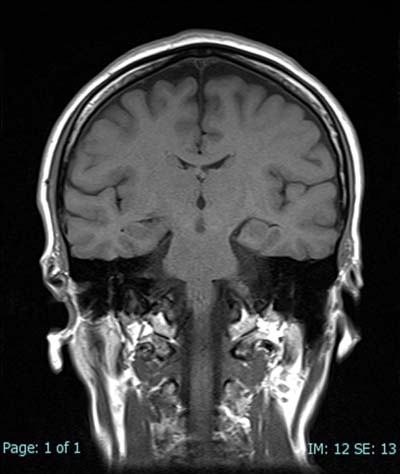
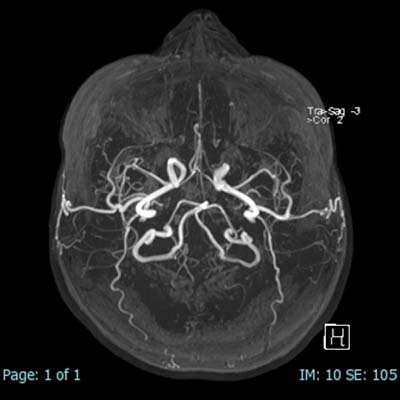
脳を栄養する血管(動脈)を強調したものです。動脈瘤や動脈奇形、動脈硬化など脳血管の異常を検出することができます。
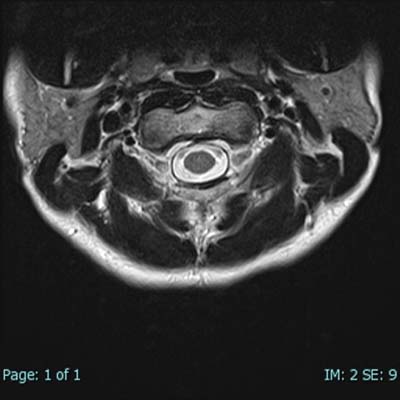
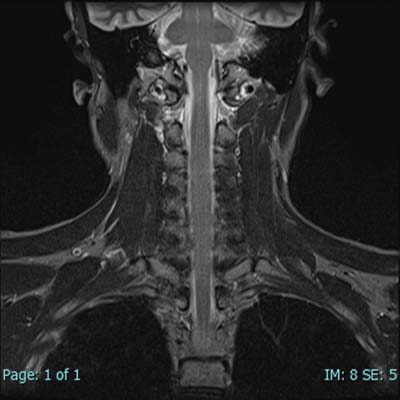
2-b. 脊髄MR
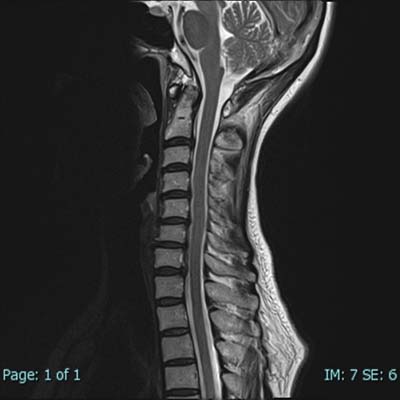
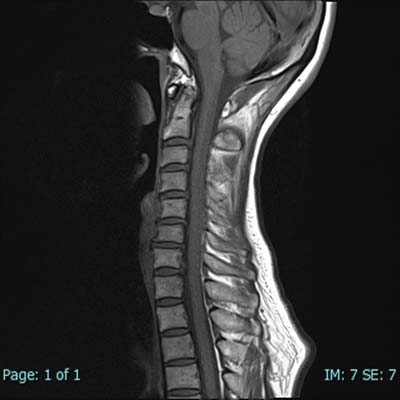
脊柱管(=背骨にある、神経の通り道です)狭窄、椎間板ヘルニアや脊髄腫瘍などに有効です。この領域では、レントゲンやCTは骨の状態を詳しく知るためには有効ですが、椎間板や靱帯、神経そのものなど軟部組織を評価するには一般にMRが有利といわれています。
図5~8の画像は、首の部分の神経(=脊髄)を撮影したものです。
頚椎とその中を通る脊髄が明瞭に描出されています。
2-c. 乳腺MR
現在、乳ガンの検査では超音波(乳腺エコー)といわゆるレントゲン(マンモグラフィ)が主流です。その中でMRは、感度よく腫瘤の存在、大きさや広がりを正確に把握することができるため、近年需要が高まってきています。
乳ガンは、一般に造影剤をよく取り込む性質を持っているため、造影剤を使用した検査が推奨されています。
図9は、右乳房に腫瘤(赤矢印)のある方の画像です。
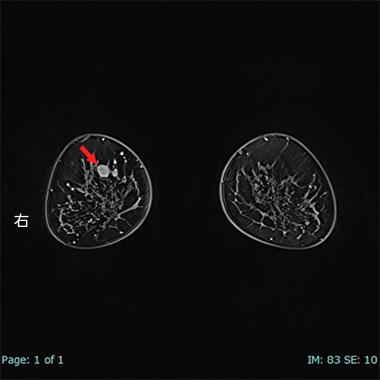
(乳房を前から観察している為、向かって左側が右乳房)
向かって左の白い丸(矢印)が腫瘤です。
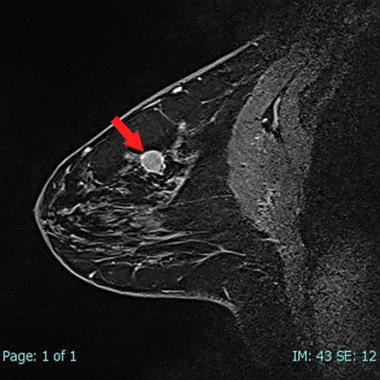
中央あたりの白い丸(矢印)が腫瘤です。(図9と同じ病変です)
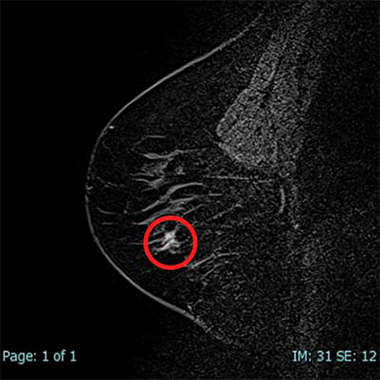
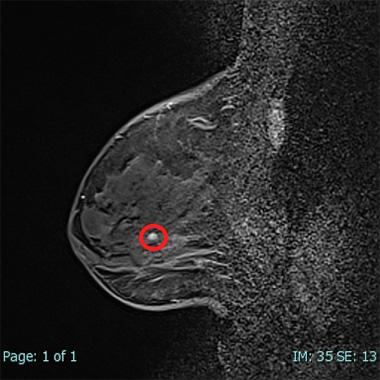
図11や12のようなマンモグラフィや超音波で見えず、MRでのみ見える小さな病変に対しては、MRガイド下乳房吸引式生検という手技を用いて組織を採取し、病理診断を行う事が出来ます。
MIP像
最大値投影法(MIP)という画像処理を行い、造影された腫瘤や血管を強調して表示しています。
図:13~15の赤矢印が造影腫瘤です。
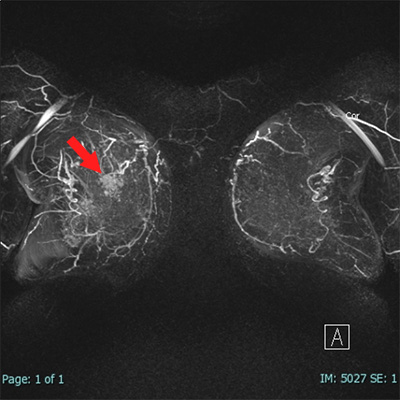
図13:前から見た画像
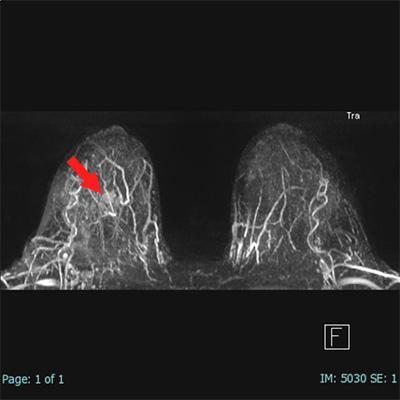
図14:下から見た画像
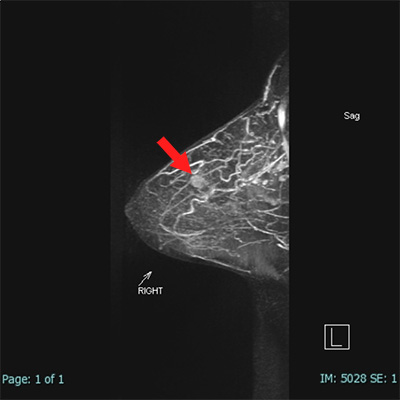
図15:横から見た画像
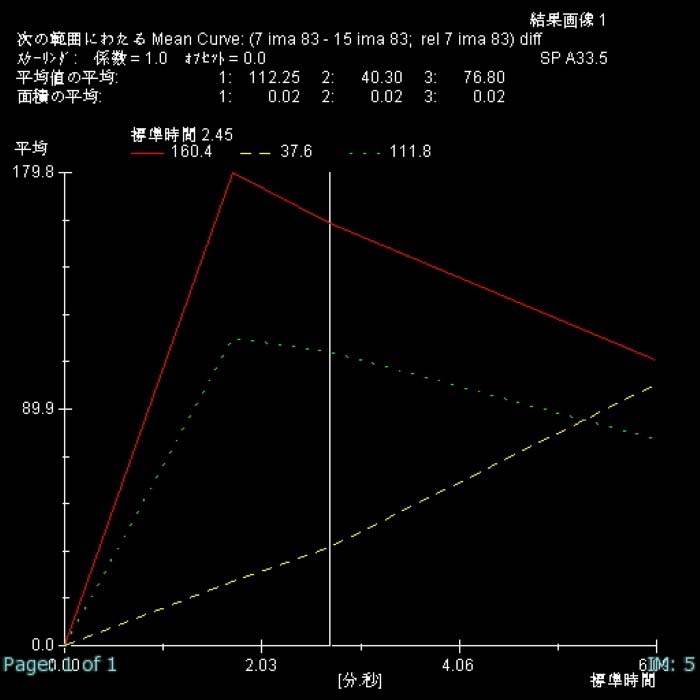
時間信号強度曲線(Time intensity curve)
腫瘤が存在した場合、造影される速度を正常組織と比較して解析します。図16では3カ所の関心領域(ROI)について信号を測定しています。
図17は、図16で指定した領域の造影される度合い(信号強度)を時間的経過にそってグラフ化したものです。
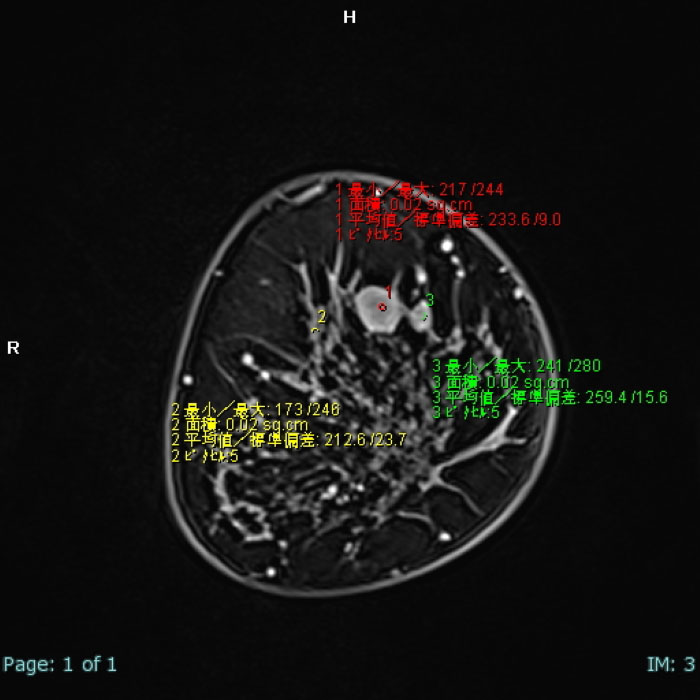
(1:造影腫瘤、 2:正常乳腺組織、3:淡く造影される部位)
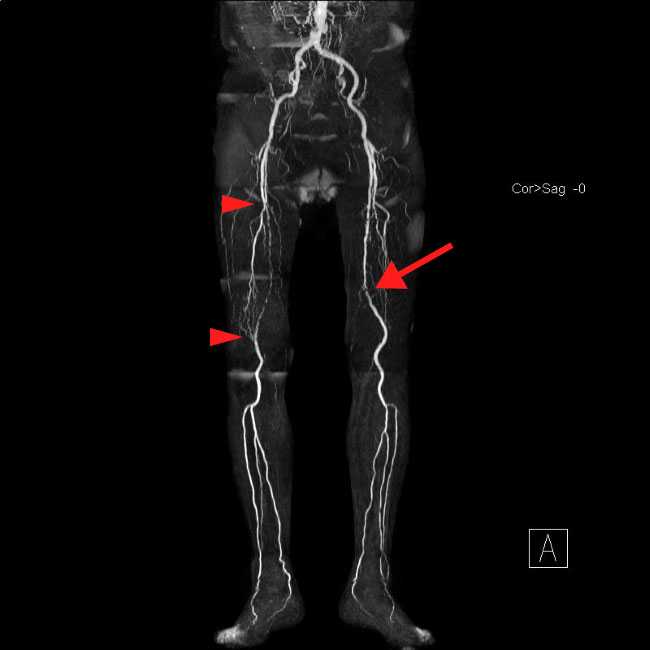
2-d. 下肢血管
閉塞性動脈硬化症による下肢血管狭窄を描出する場合、造影剤を投与してのCTやMRを撮ることで、病気の評価を行ないますが、腎機能障害・気管支喘息・造影剤アレルギーの既往がある場合、それらの検査を行う事が困難となります。そこで造影剤を用いず、比較的短時間で、下肢血管を描出できるQISS(Quiescent Interval Single Shot)という撮像技術を用いることで、患者さまには身体への負担が少なく有益な診断情報を提供することが出来ます。
3. 患者さまへのお願い
MR検査では、上述のように強い静磁場中に入っていただきます。そのため、特殊な制限がいくつかあります。
- 以前はペースメーカー等の埋込デバイスを装着されている方は絶対に検査を受けて頂く事が出来ませんでしたが、近年条件付きでMR検査に対応したペースメーカー等の体内埋込デバイスが開発され、それらの機器が埋込まれている患者さまも増えてきました。もし、それらの機器を装着されている場合は検査予約時に担当医師へその旨伝えて頂き、MR検査実施の可否を判断頂きますようお願い致します。
- 条件付きMR検査対応ペースメーカー等の体内埋込デバイスであっても、検査当日に患者さまとペースメーカーの状態を確認した上でペースメーカー等のデバイスをMR検査対応モードに変更できない場合があり(これが『条件付き』となっている理由です)、その場合はMR検査を受けて頂く事は出来ない事がありますので、ご了承下さい。
- 脳動脈瘤クリップや人工骨頭など、体内に医療用金属を埋め込まれている方は、製品によっては検査が出来ない場合もありますので、検査前に医師または担当技師にご相談ください。
- 冠動脈ステントを留置されている患者さまは、留置後4週間はMR検査を受けて頂く事が出来ない製品もありますので、検査前に医師または担当技師にご相談ください。
- 現在妊娠されている方・授乳中の方は検査前に医師または担当技師にご相談ください。
- 金属類(鍵/アクセサリー類等)はMR装置に強く引き付けられ危険であり、事故防止のため持ち込み厳禁です。
- 電子機器(時計/計算機/補聴器等)は持ち込み禁止です。故障の恐れがあります。
- 磁気記録媒体(クレジットカード/キャッシュカード等)は持ち込み禁止です。カードが使えなくなります。(上記手荷物に関しましては、検査前に備え付けのロッカーへお預けいただきます)
4. FAQ
- MRとCTは、何が違うのですか?
- もっとも大きな違いは、その撮影(撮像)原理の違いです。
CTはエックス線を身体に照射し、その透過エックス線をもとに体内の構造を明らかにします。よって、得られる画像は、エックス線に対する体内の臓器の透過率の差異を反映したものです。
MRは、磁気共鳴現象と呼ばれる現象を利用しています。磁場中では特定の核子(生体では主にプロトン)がある特定の周波数を持つ電波からエネルギーを吸収し、その電波の照射をやめれば元の状態へ戻ります。その過程で、生体の周囲に置いた電線(コイル)に微弱な電流(=MR信号)が流れます。この電流を計測し計算処理すれば、対象核子についての分布や性状などを反映した画像が得られます。ポイントとしては、MRではエックス線などのいわゆる電離放射線はまったく使われていないという点です。
こうした原理の違いにより、実際に得られた画像情報はまったく異なるものだといえます。そのため検査目的などの条件により、適宜選択することになります。 もし、疑問に思う点があればその都度質問なさってください。CT MR 原理 エックス線
(エックス線の透過光をもとに、体の断面の画像を得ます)磁気共鳴現象
(強い磁場中に人体をおき、そこに電波をあてる)- 放射線は使いません!
適しているもの 軟部組織、骨 軟部組織(特に脳神経など) 適さないもの 特になし 骨 長所 比較的、細かい構造まで検査できます 組織の性状に対して敏感です - MR、MRIとMRAは何が違うのですか?
- MRとMRIは同じです。Magnetic Resonance Imagingの略で、磁気共鳴現象を利用して画像を得ること全般をこう呼びます。撮影方法やその設定を変化させることで様々なコントラストの画像を得ることが出来ます。
MRAはMR Angiographyの略です。MR現象を利用して血管(主に動脈)を描出する技術で、MR/MRIの一部です。 - 検査中、ガンガンゴンゴンなどと大きな音がするのはなぜですか?
- MRの原理説明でも少し触れましたが、MR装置には磁場を発生させ磁気共鳴現象を測定するためのコイルがいくつか入っています。また、検査中は磁場を短時間に激しく変化させてMR信号を収集していきます。その過程でコイルが振動するため、あのような音が発生します(スピーカーが音を出すのと原理は似ています)。故障ではありませんのでご安心ください。
検査を受けて頂く際にはヘッドホン又は耳栓を装着して頂く事により、ある程度騒音は軽減されます。 特に音に敏感な方はヘッドホンと耳栓を併用して頂く事も可能です。(胸腹部の検査の場合は合図に合わせて呼吸停止して頂く必要があるので、耳栓は使用できません) - 妊娠中なのですが、MR検査を受けても大丈夫ですか?
- 現在、MR検査の及ぼす胎児への影響は研究されてはいるもののまだ解明されていません。「影響がある」のか「影響がない」のか、ともに証明されていないのです。つまり「危険性があるとはいえないがないともいえない」という状態です。
そのためこの時期(特に妊娠初期)の検査は基本的にお勧めしていませんが、検査目的によっては必要な場合もあります。
まず、妊娠されている(またはそのおそれのある)方は、担当医師または技師にご相談ください。臨床的な検査の必要性等を考慮して総合的に判断することになります。
